غدة درقية
| الغدة الدرقية | |
|---|---|
| الاسم العلمي glandula thyroidea |
|
مُخطط الغدة الدرقية.
| |
| تفاصيل | |
| نظام أحيائي | نظام الغدد الصماء |
| الشريان المغذي | شريان درقي علوي، شريان درقي سفلي، شريان الدرقية الأسفل |
| الوريد المصرف | وريد درقي علوي، وريد درقي أوسط، وريد درقي سفلي |
| الأعصاب | عقدة عنقية وسطى، عقدة عنقية سفلى |
| سلف | 4th الجيبة البلعومية (علم الأجنة) |
| نوع من | كيان تشريحي معين |
| جزء من | جهاز الغدد الصماء |
| معرفات | |
| غرايز | ص.1269 |
| ترمينولوجيا أناتوميكا | 11.3.00.001 |
| FMA | 9603[1] |
| UBERON ID | 0002046 |
| ن.ف.م.ط. | [1] |
| ن.ف.م.ط. | D013961 |
| دورلاند/إلزيفير | 12392768 |
| تعديل مصدري - تعديل | |
الغدة الدرقية[2][3] أو الدرَقيّة[4] هي غدة صماء توجد في الفقريات. تقع هذه الغدة عند الإنسان في مقدمة الرقبة أسفل تفاحة آدم وتتكون من فصين متصلين. يرتبط الثلثان السفليان من الفصين برباط رفيع من الأنسجة يُدعى «برزخ الغدة الدرقية» (thyroid isthmus). الوحدة الوظيفية للغدة الدرقية هي حويصلات غدية كروية الشكل تدعى «حويصلات الدرقية»، تتركب الحويصلة من طبقة واحدة من خلايا طلائية تدعى «الخلايا الحويصلية» تحيط بفراغ الحويصلة الذي يمتلئ بمحلول غرواني، وتوجد خلايا أخرى تدعى «الخلايا المجاورة للحويصلات» في المسافات الواقعة بين الحويصلات. تفرز الغدة الدرقية ثلاث هرمونات، وهي هرموني الدرقية «ثلاثي يود الثيرونين T3 والثيروكسين T4» المحتوية على اليود والهرمون الببتيدي الكالسيتونين. يؤثر هرموني الدرقية على معدل الأيض وتصنيع البروتين، كما يؤثران في النمو والتطور عند الأطفال. يلعب الكالسيتونين دوراً في توازن الكالسيوم داخل الجسم. يتم تنظيم إفراز هرموني الغدة الدرقية بواسطة الهرمون المنبه للدرقية (TSH) الذي تنتجه الغدة النخامية الأمامية والذي بدوره يتم تنظيم افرازه بواسطة الهرمون المطلق لموجهة الدرقية (TRH) الذي تنتجه تحت المهاد.[5]
جنينياً، تتطور الغدة الدرقية في أرضية البلعوم عند قاعدة اللسان خلال الأسبوع الثالث أو الرابع من الحمل. ثم تنزل أمام القناة الهضمية البلعومية، وفي النهاية تهاجر إلى قاعدة العنق بعد عدة أسابيع قليلة. تظل الغدة الدرقية أثناء الهجرة متصلة باللسان من خلال قناة ضيقة تُدعى «القناة الدرقية اللسانية». في نهاية الأسبوع الخامس من الحمل تتحلل القناة الدرقية اللسانية، وخلال الأسبوعين التاليين تهاجر الغدة الدرقية المنفصلة إلى موقعها النهائي.
يستخدم مصطلح «سوي الدرقية» (Euthyroid) لوصف الحالة الوظيفية الطبيعية للغدة الدرقية في الجسم. تشمل اضطرابات الغدة الدرقية فرط الدرقية (hyperthyroidism)، وقصور الدرقية (hypothyroidism)، والتهاب الدرقية (thyroiditis)، وتضخم الدرقية (goitre)، وعقيدات الدرقية، ة. يتميز فرط نشاط الغدة الدرقية بالإفراز المفرط لهرمونات الغدة الدرقية: السبب الأكثر شيوعًا هو المرض المناعي الذاتي المعروف بـ«داء غريفز». يتميز قصور الغدة الدرقية بنقص إفراز هرمونات الغدة الدرقية: السبب الأكثر شيوعًا هو نقص اليود. في المناطق التي تعاني من نقص اليود في النظام الغذائي، يعتبر قصور الغدة الدرقية الناتج من نقص اليود السبب الرئيسي للإعاقة الذهنية التي يمكن الوقاية منها عند الأطفال.[6] في المناطق التي تحتوي على اليود، يكون السبب الأكثر شيوعًا لقصور الغدة الدرقية هو اضطراب المناعة الذاتية المعروف باسم «التهاب الغدة الدرقية المنسوب لهاشيموتو».
لوحظ وجود الغدة الدرقية وأمراضها المختلفة وعلاجها لقرون عديدة، على الرغم من أن الغدة نفسها لم يتم وصفها أو تسميتها إلا منذ عصر النهضة.[7] تطورت المعرفة بالغدة الدرقية وكيمياءها الحيوية واضطراباتها خلال أواخر القرن التاسع عشر والقرن العشرين. تطورت العديد من العلاجات الحديثة وطرق التشخيص طوال منتصف القرن العشرين، بما في ذلك تحسين التقنيات الجراحية لاستئصال الدرقية (thyroidectomy) لعلاج تضخم الدرقية؛ استخدام اليود المشع والثيوراسيل لعلاج داء غريفز؛ وسحب العينات (الخزعات) بالإبرة لتشخيص عقيدات الغدة الدرقية.[7]
التركيب
[عدل]الخصائص التشريحية
[عدل]
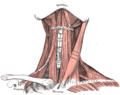
تأخذ الغدة الدرقية شكل الفراشة وتتكون من فصين، أيمن وأيسر، متصلان برباط ضيق من الأنسجة يسمى «البرزخ» (isthmus).[8] تزن الغدة الدرقية 25 جرامًا في البالغين، ويبلغ طول كل فص 5 سم وعرضه 3 سم وسمكه 2 سم، ويبلغ ارتفاع البرزخ وعرضه 1.25 سم.[8] عادة ما تكون الغدة أكبر عند النساء منها عند الرجال، ويزداد حجمها أثناء الحمل.[8]

تقع الغدة الدرقية في الجهة الأمامية للعنق، على الحنجرة والقصبة الهوائية.[8] يقع الغضروفان الدرقي والحلقي فوق الغدة مباشرة، أسفل تفاحة آدم. يمتد البرزخ من الحلقة الثانية إلى الحلقة الثالثة من القصبة الهوائية، ويمتد الفصان من الغضروف الدرقي في الأعلى وحتى الحلقة الرابعة إلى السادسة من القصبة الهوائية في الأسفل.[9] تقع العضلات تحت اللامية في الجهة الأمامية للغدة وتقع العضلتين القترائيتين على الجانبين.[10] يقع الشريان السباتي خلف الجناحين الخارجيين للغدة الدرقية. تقع القصبة الهوائية والحنجرة والبلعوم السفلي والمريء في الجهة الخلفية للغدة الدرقية.[11] في هذه المنطقة الواقعة خلف الغدة يمر العصب الحنجري الراجع[12] والشريان الدرقي السفلي بجوار أو من خلال الرباط المُعلق للغدة الدرقية.[13] عادةً ما تقع أربع غدد جارات الدرقية، اثنتان على الناحية الظهرية من كل فص، وتكون منغمسة بين طبقتي الكبسولة التي تغطي الغدة الدرقية.[8]
تُغطى الغدة الدرقية بكبسولة ليفية رقيقة،[8] مؤلفة من طبقتين داخلية وخارجية. تمتد فواصل من الكبسولة الداخلية باتجاه الغدة، تُقسم هذه الفواصل فصوص الغدة إلى فصيصات مجهرية مختلفة الاحجام والأشكال.[8] الطبقة الخارجية للكبسولة متصلة باللفافة امام الرغامي، رابطةً الغدة بالغضروفين الحلقي والدرقي[11] عبر تثخنات من هذه اللفافة لتشكل الرباط المعُلق للغدة الدرقية الخلفي، والمعروف أيضاً باسم «رباط بيري» (Berry's ligament).[11] يسمح هذا الارتباط للغدة بالتحرك إلى الأعلى والأسفل مع حركة تلك الغضاريف عند حدوث عملية البلع.[11]
الإمداد الدموي واللمفي والعصبي
[عدل]
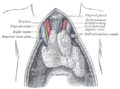
تتروى الغدة الدرقية بالدم الشرياني عن طريق الشريان الدرقي العلوي والشريان الدرقي السفلي، اللذان يتفرعان من الشريان السباتي الظاهر والجذع الدرقي الرقبي، على التوالي، وأحياناً قدى تتروى الغدة عن طريق متنوع تشريحي يدُعى بـ «الشريان الدرقي الأسفل (Thyroid ima artery) أو الشريان الدرقي لنيوبايور (thyroid artery of Neubauer)»،[8][8] والذي يتنوع في منشأه.[14] ينقسم الشريان الدرقي العلوي إلى الفروع الأمامية والخلفية التي تغذي الدرقية، وينقسم الشريان الدرقي السفلي إلى الفروع العلوية والسفلية.[8] تتحد الشرايين الدرقية العلوية والسفلية معاً خلف الجزء الخارجي من فصي الغدة الدرقية.[14] يخرج الدم الوريدي من كل فص من فصوص الغدة عن طريق الوريدين الدرقيين العلوي والمتوسط، اللذان يصبان في الوريد الوداجي الباطن، وكذلك عن طريق الأوردة الدرقية السفلية. تنشأ الأوردة الدرقية السفلية في شبكة من الأوردة وتصب في الأوردة العضدية الرأسية اليمنى واليسرى.[8] كل من الشرايين والأوردة تشكل ضفيرة بين طبقتي كبسولة الغدة الدرقية.[14]
يُصرف اللمف في كثير من الأحيان من خلال العقد اللمفية الواقعة أمام الحنجرة (تقع مباشرة فوق البرزخ)، والعقد اللمفية الواقعة أمام الرغامي والمجاورة للرغامي.[8] تتلقى الغدة الإمداد العصبي الودي من العقد العنقية العلوية والمتوسطة والسفلية للجذع الودي،[8] وتتلقى الإمداد العصبي اللاودي من العصب الحنجري العلوي والعصب الحنجري الراجع.[8]
وظيفتها
[عدل]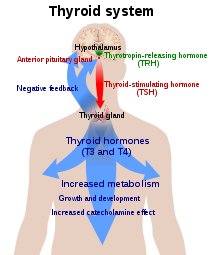
وظيفة الغدة الدرقية هي إفراز هرمون الثايرويد، وهو على نوعين:
- الثيروكسين (T4) ويعتبر الهرمون الرئيسي من ناحية كميته.
- هرمون يسمى ثالث يود الثيرونين (T3)، وهو الهرمون الفعّال في الأنسجة.
إنتاج وإفراز هرمون الثيروكسين يقع تحت سيطرة المحور تحت السريري النُخامي Hypothalamic-Pituitary -Axis، حيث أن منطقة ما تحت السرير في المخ الهيبوثالاموس (Hypothalamus) تفرز الهرمون المُطلق للثايروتروبين "Thyrotropic releasing Hormone) "TRH) والذي يعمل على الغدة النُخامية لتفرز بدورها الهرمون المُحرض للغدة الدرقية Thyroid -Stimulating -Hormone والذي يعمل على تحفيز الغدة الدرقية لتُنتج وتفرز هرمون الثيروكسين. و كلما نقص الثيروكسين في الدم يزداد إفراز هذه الهرمونات وبالعكس إذا زادت كميته في الدم نقص إفراز هذه الهرمونات وهذا ما يُسمى بالتلقيم الراجع السلبي Negative Feedback Mechanism، ومهمته هي المحافظة على المستوى الطبيعي للهرمون في الدم لأداء عمله على أكمل وجه.[15]
التركيب النسيجي
[عدل]
تحتوي الغدة على 20-30 مليون جُرَيْب، تسمى جُرَيباتُ الدَّرَقِيَّة والتي تُحاط بـظِهارَة بَسيطَة مكونة من نوعين من الخلايا بشكل أساسي: الخلايا الجُريبية، والخلايا المجاورة للجُرَيب
الخلايا الجريبية: هي خلايا تتراوح في شكلها بين بَسيطَة وعمودية وتشابه في تركيبها الخلوي الخلايا التي تنتج، تفرز، تمتص، أو تكسر البروتينات؛ ففي الجانب القاعدي منها تحتوي شبكة هيولية باطنة خشنة، والجانب القِمِّي منها يحتوي على جهاز غولجي وبعض الحبيبات الإفرازية واليحاليل واليباليع، ونواة دائرية تقريباً موجودة في منتصف الخلية، وتكون المتقدرات مبعثرة في الهيولى (السيتوبلازم)، وعدد متوسط من الزغيبات
الخلايا المجاورة للجُرَيب: وتكون أكبر حجما من سابقتها، وقد تكون موجودة بين الخلايا الجريبية أو في تجمعات خاصة بها، تمتاز بـشبكة هيولية باطنة خشنة صغيرة ومتقدرات طويلة وجهاز غولجي كبير، كما تتميز بوجود الحبيبات الإفرازية التي تحتوي الهرمون؛ فهذه الخلايا مسؤولة عن إفراز الهرمون (كالسيتونين).
أما عن الجراب بشكل عام: فهي تختلف كثيراً في حجمها وفي شكل الخلايا حولها؛ فقد تتراوح من صغيرة إلى كبيرة، وخلاياها قد تكون حرشفية، مكعبة أو عمودية (تعتبر الغدة قاصرة النشاط عندما تكون معظم خلاياها ذات الشكل الحرشفي) داخل هذه الجراب يوجد سائل هلامي مكون من بروتين سكري (الغلوبولين الدرقي) ويسمى بالغرواني (أو المادة الغروية). تُحاط هذه الجراب بشبكة كثيفة من الأوعية الدموية المنوفذة والأوعية اللمفية لتسمح بتبادل كبير للمواد بين الدم والجراب.[16]
تصنيع الهرمونات
[عدل]تمر هذه العملية بمراحل متسلسلة: تصنيع الغلوبولين الدرقي، قَبْط (امتصاص) اليود من الدم، أكسدة اليود، ثم يَودَنة (إضافة اليود إلى) سلسة التيروسين في الغلوبولين الدرقي لتنتج الهرمونات T4و T3
تصنيع الغلوبولين الدرقي
[عدل]وهذه العملية تشابه تصنيع أي بروتين في الجسم؛ حيث تبدأ العملية بتصنيع البروتين في الشبكة الهيولية الباطنة الخشنة، ثم إضافة الكربوهيدرات في الشبكة الإندوبلازمية وفي جهاز غولجي، ثم نقل للجانب القمي من الخلية، حيث يتم إفرازه إلى داخل المادة الغروانية.[17]
أخذ اليود من الدم
[عدل]وذلك عن طريق البروتين الناقل مُراحل الصوديوم/اليود (Na/I symporter)؛ حيث يأخذ الصوديوم مترافقاً واليود إلى داخل الخلية، وهنا فإن مقدار امتصاص الغدة يعتمد على تركيز اليود وليس على الصوديوم، وبالتالي فإن تركيز اليود عندما يكون قليلاً ستقوم الغدة بزيادة أخذها لليود من الدم (مترافقاً مع الصوديوم) ليكون اليود هو المحددَ لمقدار الامتصاص وليس الصوديوم.
أكسدة اليود ونقله إلى المادة الغروانية
[عدل]تتم أكسدة اليود بواسطة البيروكسيد الدرقي ثم يُنقل بوساطة ناقل الأنيونات المسمى (بيدندرين).
يودنة التيروسين
[عدل]تمم يَودنة (إضافة اليود إلى) سلسلة التيروسين في الغلوبولين الدرقي، وهذه العملية تُحَفَّز بوساطة البيروكسيد الدرقي لينتج أُحادِيُّ يودوتيروزين وثُنائِيُّ يودوتيروزين، ليشكل اجتماعهما معاً ثلاثيَّ يودوثيرونين (T3) والثيروكسين (T4)، واللذَّين يصبحان جزءاً من الغلوبولين الدرقي
التأثيرات الفسيولوجية للهرمون الدرقي
[عدل]تمتلك الهرمونات الدرقية تأثيرات فسيولوجية كثيرة:
تزيد الهرمونات الدرقية الفعالية الاستقلابية لكل أنسجة الجسم، حيث تزداد سرعة الاستقلاب الأساسي إلى ما يبلغ 60-100% عند زيادة إفراز الهرمونات، كما تزداد سرعة استهلاك الطعام كثيراً لتوليد الطاقة وبالتالي تزداد سرعة تكوين البروتين وسرعة تقويضه، ويزداد نمو الأطفال لدرجة عالية وتستثار العمليات الفكرية للشخص، كما تزداد أنشطة معظم الغدد الصماء. ويزيد استقلاب السكر والدهون مما يسبب النحول في حالة فرط الإفراز والعكس صحيح.
أعراض نقص إفرازات الغدة
[عدل]- التعب والشعور بالخمول والإعياء. - التبلد العقلي. - عدم تحمل البرد. - الشعور بالكآبة أو خمول العواطف. - تقلبات المزاج. - الإمساك. - الآلام العضلية. - جفاف الجلد أو تقشرة أو انتفاخه. - وخز في أصابع اليدين أو القدمين. - نقص في تحمل المجهود الرياضي. - آلام في المفاصل. - بحة الصوت. - عدم انتظام الدورة الشهرية. - زيادة الوزن رغم ضعف الشهية. - جفاف الشعر وتقصفه - نبض ضعيف مع تورم في العنق.
وعلاج هذه الحالة بسيط جداً وهو تناول حبوب بديلة للهرمون الذي تنتجه الغدة الدرقية وبعدها يستعيد نشاطه مرة أخرى وهذه الحالات يتم علاجها عادة عن طريق أخصائي أمراض الغدد الصماء وقلما تحتاج هذه الحالات إلى أي تدخل جراحي.[18]
تأثير قصور الغدة الدرقية على المرأة الحامل
[عدل]إذا كانت المرأة الحامل مُصابة بقصور الغدة الدرقية ولم يُعالج أثناء الحمل، سوف يكون له تأثير سلبي ومُضاعفات على الحامل والجنين[19]
مُضاعفات تحدث للمرأة الحامل
[عدل]الإصابة بفقر الدم. الإصابة بحالة ما قبل الإرجاج Pre-Eclampsia . تمزق المشيمة Placental Abruption . نزف ما بعد الوضع (الولادة) Post-Partum Haemorrhage . خلل في وظائف القلب (مثل قصور عمل القلب) Cardiac Dysfunction. الإجهاض Abortion .
مُضاعفات تحدث للجنين
[عدل]ولادة الجنين قبل إستكمال نموه (الخدج) Pre-Maturity . موت الجنين في الرحم، أو ولادة جنين ميت Still Birth . نقص نمو وتطور الجهاز العصبي لدى الجنين Poor Neurological Development.[20]
زيادة إفرازات الغدة
[عدل]هناك سببان رئيسيان لزيادة إفراز الغدة الدرقية:
أولهما مرض يسمى مرض جريفيز.
وثانيهما: حدوث تكيسات أو أورام.
- أولاً، مرض جريفيز:
وهو عبارة عن زيادة أولية في وظائف الغدة ولا أحد يعرف بالتحديد المسبب الرئيسي لهذا المرض، ولكن هناك اعتقاد بأن السبب الجوهري لهذا المرض هو وجود اختلال للنظام المناعي في الجسم ينتج عنه قيام الغدة بإفراز كمية كبيرة جدا من هرمون الثيروكسين وهو الهرمون الأساسي الذي تفرزه الغدة الدرقية، ومن أعراض هذه الحالة: تناول المريض الكثير من الطعام وعلى الرغم من ذلك يقل وزنه، يتبول كثيرا ويتصرف بعصبية، ويصاب بالإسهال، كما يؤثر هذا المرض على العين ونلاحظ جحوظا في العينين، ويكون هناك تسارع دقات القلب
- ثانياً، زيادة إفراز الغدة الدرقية مع وجود تكيسات أو تورمات:
وهذا النوع من المرض لا يستجيب عادة للعلاج التحفظي، والعلاج الإشعاعي لا ينجح دائما ويكون التدخل الجراحي هو الأفضل في علاج مثل هذه الحالات، وهذا المرض موجود بكثرة، لان هذا المرض عادة ينتشر في المناطق التي لا يتوفر فيها اليود أو يوجد بقلة مثل المناطق الصحراوية ومناطق الجبال في سويسرا أو في وسط أفريقيا ويقل انتشار المرض في المناطق الساحلية، ولكن مع وجود الملح المزود باليود وكذلك تناول المأكولات البحرية كالأسماك قد ساعد على الإقلال من هذه المشكلات بصورة كبيرة.[21][22]
معرض الصور
[عدل]-
موقع الغدة الدرقية في الإناث والذكور.
-
مقطع في العنق عند مستوى الفقرة العنقية السادسة تقريبا.
-
عضلات الرقبة. نظرة أمامية.
-
قوس الأبهر وأفرعه.
-
تشريح سطحي للجانب الأيمن من الرقبة يظهر الشريان السباتي والشريان تحت الترقوي.
-
رسم توضيحي يظهر توزيع الأوردة الدرقية.
-
مقطع سهمي للفم والأنف والبلعوم والحنجرة.
-
عضلات البلعوم كما تظهر من الخلف بالإضافة إلى الأوعية الدموية والأعصاب المرتبطة بها.
-
الموقع والعلاقة للمريء في المنطقة العنقية والمنصف الخلفي (الحيز المشتمل على كل ما في الصدر عدا الرئتين) كما يرى من الخلف.
-
مقطع في الغدة الدرقية لخروف. X 160.
-
الغدة الزعترية عند الجنين المكتمل حيث تظهر بارزة في موضعها.
-
مقطع نسيجي للدرقية.
انظر أيضًا
[عدل]- هرمونات الغدة الدرقية
- تضخم الغدة الدرقية
- الدراق الالتهابي الليفي
- نقص اليود
- دراق جحوظي
- غدة درقية مجففة
- مرض الغدة الدرقية في الحمل
- عقيدة درقية
المراجع
[عدل]- ^ نموذج تأسيسي في التشريح، QID:Q1406710
- ^ كمال الدين الحناوي (1987)، معجم مصطلحات علم الأحياء: نبات حيوان تصنيف وراثة (بالعربية والإنجليزية)، مراجعة: هشام كمال الدين الحناوي، القاهرة: المكتبة الأكاديمية، ص. 514، OCLC:1158873751، QID:Q118929929
- ^ محمد هيثم الخياط (2006). المعجم الطبي الموحد: إنكليزي - عربي (بالعربية والإنجليزية) (ط. 4). بيروت: مكتبة لبنان ناشرون، منظمة الصحة العالمية. ص. 603. ISBN:978-9953-33-726-5. OCLC:192108789. QID:Q12193380.
- ^ معجم مصطلحات علم الحشرات (بالعربية والإنجليزية)، القاهرة: مجمع اللغة العربية بالقاهرة، 2012، ص. 432، OCLC:1227786909، QID:Q124360300
- ^ Boron WF، Boulpaep EL (2012). Medical Physiology (ط. 2nd). Philadelphia: Saunders. ص. 1052. ISBN:978-1-4377-1753-2.
- ^ Harrison's 2011، صفحات 2913,2918.
- ^ ا ب "Thyroid History Timeline – American Thyroid Association". www.thyroid.org. مؤرشف من الأصل في 2021-08-03. اطلع عليه بتاريخ 2016-11-13.
- ^ ا ب ج د ه و ز ح ط ي يا يب يج يد Gray's Anatomy 2008، صفحات 462–4.
- ^ Elsevier's 2007، صفحات 342–3.
- ^ Ellis H، Standring S، Gray HD (2005). Gray's anatomy: the anatomical basis of clinical practice. St. Louis, Mo: Elsevier Churchill Livingstone. ص. 538–539. ISBN:978-0-443-07168-3. مؤرشف من الأصل في 2021-10-16.
- ^ ا ب ج د Elsevier's 2007، صفحة 342.
- ^ Netter FH (2014). Atlas of Human Anatomy Including Student Consult Interactive Ancillaries and Guides (ط. 6th). Philadelphia, Penn.: W B Saunders Co. ص. 27. ISBN:978-1-4557-0418-7.
- ^ Page C، Cuvelier P، Biet A، Boute P، Laude M، Strunski V (يوليو 2009). "Thyroid tubercle of Zuckerkandl: anatomical and surgical experience from 79 thyroidectomies". The Journal of Laryngology and Otology. ج. 123 ع. 7: 768–71. DOI:10.1017/s0022215108004003. PMID:19000342.
- ^ ا ب ج Elsevier's 2007، صفحة 343.
- ^ Colledge، Nicki R.؛ Walker، Brian R.؛ Ralston، Stuart H.؛ Davidson، Stanley، المحررون (2011). Davidson's principles and practice of medicine (ط. 21st ed., repr). Edinburgh New York: Churchill Livingstone/Elsevier. ص. 736. ISBN:978-0-7020-3085-7.
- ^ Oertel, Yolanda C; Oertel, James E (2000-12). "Thyroid cytology and histology". Best Practice & Research Clinical Endocrinology & Metabolism (بالإنجليزية). 14 (4): 541–557. DOI:10.1053/beem.2000.0102. Archived from the original on 2024-08-06.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(help) - ^ Melmed، Shlomo، المحرر (2011). Williams textbook of endocrinology (ط. 12. ed). Philadelphia, Pa: Saunders Elsevier. ISBN:978-1-4377-0324-5.
{{استشهاد بكتاب}}:|طبعة=يحتوي على نص زائد (مساعدة) - ^ Sturgiss، Elizabeth Ann؛ Douglas، Kirsty (23 أبريل 2016). "A collaborative process for developing a weight management toolkit for general practitioners in Australia—an intervention development study using the Knowledge To Action framework". Pilot and Feasibility Studies. ج. 2 ع. 1. DOI:10.1186/s40814-016-0060-4. ISSN:2055-5784. مؤرشف من الأصل في 2022-10-24.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ Qin, Yuxin; Wu, Ying; Zang, Huanhuan; Cong, Xiangguo; Shen, Qiong; Chen, Lei; Chen, Xinxin (2024-01). Lingwood, Clifford A. (ed.). "Lipid Metabolism in Pregnancy Women with Hypothyroidism and Potential Influence on Pregnancy Outcome". Journal of Lipids (بالإنجليزية). 2024 (1). DOI:10.1155/2024/5589492. ISSN:2090-3030. Archived from the original on 2024-08-23.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(help)صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ Brown, Ethan D. L.; Obeng-Gyasi, Barnabas; Hall, Janet E.; Shekhar, Skand (6 Jun 2023). "The Thyroid Hormone Axis and Female Reproduction". International Journal of Molecular Sciences (بالإنجليزية). 24 (12): 9815. DOI:10.3390/ijms24129815. ISSN:1422-0067. PMC:10298303. PMID:37372963. Archived from the original on 2024-07-12.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: تنسيق PMC (link) صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ Chaker, Layal; Cooper, David S; Walsh, John P; Peeters, Robin P (2024-02). "Hyperthyroidism". The Lancet (بالإنجليزية). 403 (10428): 768–780. DOI:10.1016/S0140-6736(23)02016-0. Archived from the original on 2024-06-10.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(help) - ^ Wiersinga, Wilmar M; Poppe, Kris G; Effraimidis, Grigoris (2023-04). "Hyperthyroidism: aetiology, pathogenesis, diagnosis, management, complications, and prognosis". The Lancet Diabetes & Endocrinology (بالإنجليزية). 11 (4): 282–298. DOI:10.1016/S2213-8587(23)00005-0. Archived from the original on 2024-07-27.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(help)